Hintergrund - Neuralgie - Nervenschmerz erkennen und behandeln
Nervenschmerzen sind häufig. Sie beeinträchtigen die Lebensqualität von Betroffenen und sind schwierig zu behandeln - vor allem, wenn sie chronisch werden. Eine rasche Diagnose ist umso wichtiger.
Rund zehn Millionen Menschen leiden hierzulande unter permanenten Schmerzen. Bis zu zehn Prozent haben Nervenschmerzen, von Experten auch als neuropathische Schmerzen bezeichnet. Bei den neuropathischen Schmerzen wird unterschieden zwischen:
• Schmerzen der peripheren Nerven,
• des Zentralnervensystems und
• der Nervenwurzel.
Mechanische, metabolische, toxische oder entzündliche Noxen zerstören das Nervengewebe. Oder Verletzungen im Rückenmark, in Hirnstamm, Thalamus oder der Großhirnrinde führen zu neuropathischen Schmerzen. Sie beeinträchtigen die Lebensqualität von Patientinnen und Patienten sehr, vor allem, wenn sie chronisch werden.
Was sind Nervenschmerzen oder neuropathische Schmerzen?
Neuropathische Schmerzen treten auf, wenn das nervale Schmerzleitungs- oder Verarbeitungssystem geschädigt ist, weil beispielsweise bei einem Bandscheibenvorfall ein Nerv eingeengt oder gereizt ist. Oder auch wenn das Rückenmark oder das Gehirn nach einem Schlaganfall geschädigt sind. Typischerweise deckt sich das Gebiet, in dem sich der Schmerz ausbreitet, mit dem Versorgungsgebiet einer geschädigten Nervenwurzel, eines verletzten Rückenmarkabschnittes oder Gehirnbereiches.
Wie fühlen sich Nervenschmerzen an?
Betroffene beschreiben Nervenschmerzen häufig als brennende Dauerschmerzen, einschießende Schmerzattacken, als schneidende und stechende Schmerzen. Oft lösen Reize, die normalerweise keine Schmerzen verursachen - wie leichteste Berührungen - heftige Beschwerden aus. Dieses Phänomen bezeichnet man auch als Allodynie (griechisch: allos "anders"; odyne "Schmerz").
Ein weiteres Phänomen, das im Zusammenhang mit Nervenschmerzen auftritt, ist die Hyperalgesie. Patienten reagieren auf einen Schmerzreiz übertrieben, die Schmerzen sind also viel stärker, als man es bei dem Schmerzreiz erwarten würde. Die Reizschwelle für das Schmerzempfinden ist vermindert.
Typische Anzeichen für neuropathische Schmerzen sind:
• spontane Schmerzen (brennende, einschießende und stechende Schmerzen, ohne Provokation)
• Parästhesie (Sensibilitätsstörung, bei der eine unangenehme oder schmerzhafte Missempfindung auf einen normalen Reiz folgt)
• Hyperalgesie (übertriebene Schmerzantwort, durch einen schmerzhaften Stimulus ausgelöst)
• Hyperpathie (übertriebene Schmerzantwort, durch einen schmerzhaften oder nicht schmerzhaften Stimulus ausgelöst)
• Allodynie (schmerzvolle Antwort zu einem nicht schmerzhaften Stimulus)
Welche Nervenschmerzen gibt es?
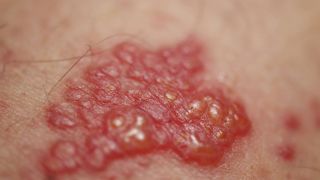
Bekanntes Beispiel für Nervenschmerzen ist ein Bandscheibenvorfall. Drückt die Bandscheibe auf einen Nerv, führt das neben Ausfallerscheinungen (Taubheit, Muskelschwäche) zu Nervenschmerzen. Die kennt man auch bei der Trigeminusneuralgie und der postzosterschen Neuralgie, die im Anschluss an eine Gürtelrose auftritt.
Die Trigeminusneuralgie ist gekennzeichnet durch kurzzeitige Episoden heftiger, einschießender Schmerzen im Bereich einer Gesichtshälfte. Auslöser ist ein arterielles Gefäß, das dem Trigeminusnerv an seiner Austrittsstelle aus dem Hirnstamm aufliegt und diesen reizt.
Bei der postzosterschen Neuralgie treten Nervenschäden nach einer Nervenentzündung durch das Varicella zoster Virus auf.
Bei einer diabetischen Polyneuropathie schädigen die hohen Zuckerwerte die Nerven. Die Folge sind Brenn- und Berührungsschmerzen am Fuß, die sich sockenförmig erweitern können.
Bekannte Formen von Nervenschmerzen sind:
• Postzosterische Neuralgie (nach Gürtelrose)
• Posttraumatische Neuralgie
• Trigeminusneuralgie
• Polyneuropathie (durch Diabetes oder Alkohol)
• Phantomschmerz
• Zentral neuropathischer Schmerz nach Schlaganfall, MS oder Rückenmarkschädigung
• komplexes regionales Schmerzsyndrom (CRPS, früher als Morbus Sudeck bezeichnet).
Wie werden Nervenschmerzen diagnostiziert?
Erfahrene Ärzte und Schmerzmediziner erkennen oft schon an der Beschreibung der Beschwerden, dass ein Patient oder eine Patientin unter Nervenschmerzen leidet. Fachleute klären die Schmerzen durch eine körperliche und klinisch-neurologische Untersuchung ab, bei der sie Hautempfindlichkeit, Reflexen und Muskelkraft messen. Auch Schmerzfragebögen und spezielle Tests helfen bei der Diagnose. Bildgebende Verfahren wie Computertomografie (CT) oder die Magnetresonanztomografie (MRT, Kernspin) helfen andere Ursachen für die Schmerzen auszuschließen. Zudem sind damit Nervenschädigungen direkt sichtbar. Ebenfalls hilfreich sind neurophysiologische Techniken (konventionelle Neurografie, somatosensorisch evozierter Potenziale), um die Läsionen des Nervensystems zu erkennen.
Wie behandelt man Nervenschmerzen?
Eine effektive Schmerztherapie sollte so früh und so intensiv wie möglich eingeleitet werden. Herkömmliche Schmerzmittel wirken bei neuropathischen Schmerzen kaum oder gar nicht. Daher kommen Mittel zum Einsatz, die Ärzte sonst verordnen gegen:
• Krampfanfälle (Antiepileptika oder Antikonvulsiva),
• Depressionen (Antidepressiva) oder
• bei stärksten Schmerzen (Opioide).
Häufig werden die verschiedenen Medikamente miteinander kombiniert. Ob ein Medikament wirkt oder nicht, lässt sich in der Regel erst nach zwei bis vier Wochen ausreichender Dosierung feststellen.
Realistisches Ziel einer medikamentösen Therapie ist es, die Schmerzen um 30 bis 50 Prozent zu reduzieren, so dass Patienten besser schlafen, sozial aktiv sein und arbeiten können. Möglich ist auch eine lokal-medikamentöse Therapie mit lokalen Betäubungsmitteln oder dem Scharfstoff aus der Chili, Capsicin, der mittels Pflaster appliziert wird.
Welche nicht-medikamentösen Therapien gibt es?
Völlige Schmerzfreiheit kann auch bei einer ausgeklügelten Schmerztherapie fast nie erreicht werden. Patientinnen und Patienten profitieren oft von einer speziellen Schmertherapie. Hierbei kommen nicht-medikamentöse Verfahren zum Einsatz. Neben der transkutanen elektrischen Nervenstimulation (TENS) und interventionellen Verfahren (Injektion von Mitteln in die Nervenwurzel) können auch physikalische Maßnahmen, Ergotherapie und Psychotherapie sinnvoll sein, um die Schmerzen zu lindern.
Text: Constanze Löffler