Hintergrund l Risiken rechtzeitig erkennen - Herzinfarkt - Lebensmotor in Gefahr
Rund jeder 4. überlebt einen Herzinfarkt nicht. Dabei wären viele Herzinfarkte vermeidbar. Lesen Sie, wie man Symptome erkennt, schnell hilft & behandelt.
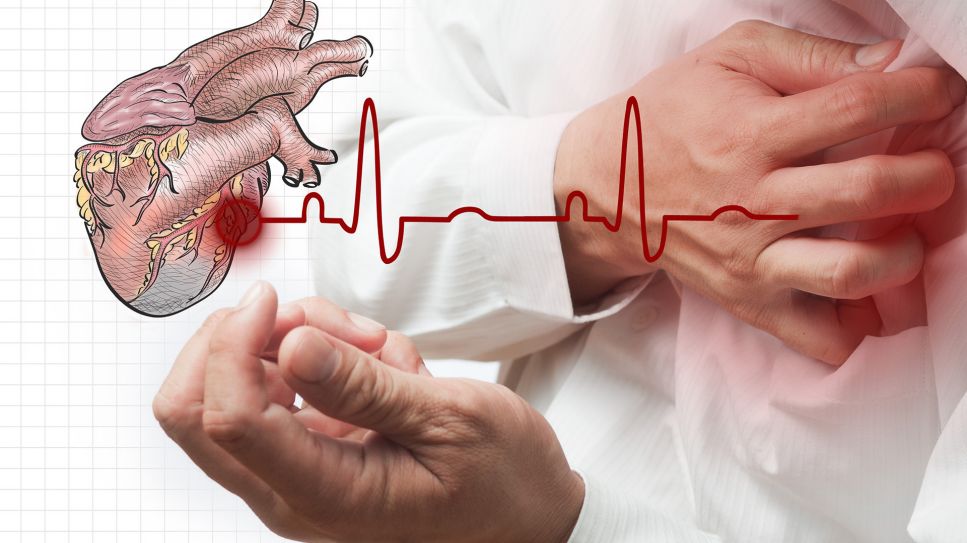
Groß wie eine Faust ist das Herz. Geschützt liegt es unter einem Panzer aus Rippen und Brustbein. 100.000 Mal schlägt es und pumpt dabei 7.000 Liter Lebenssaft durch unseren Körper - täglich. Das Herz arbeitet unermüdlich, es bekommt keinen Muskelkater, keinen Faserriss und keinen Muskelschwund.
Unter optimalen Bedingungen macht das Herz nicht schlapp. Es schlägt und schlägt und schlägt - solange seine Zuleitungen nicht verstopfen und der Muskel intakt bleibt. Brustschmerzen, die in den linken Arm ausstrahlen, Atemnot und Todesangst sind aber Anzeichen für einen Herzinfarkt. Täglich sind davon ca. 800 Menschen in Deutschland betroffen.
Was passiert beim Herzinfarkt?
Stark verengte oder verschlossene Herzkranzgefäße sind der Hauptgrund für einen Herzinfarkt, bekannt auch als koronare Herzkrankheit (KHK). Die Herzkrankgefäße versorgen den Herzmuskel mit Nährstoffen und Sauerstoff. Jedes Herzkranzgefäß ist für die Blutversorgung eines bestimmten Herzmuskelareals zuständig. Sind sie durch Arteriosklerose und ein Blutgerinnsel verengt oder verschlossen, wird der Herzmuskel nicht mehr ausreichend durchblutet und bekommt nicht mehr genug Sauerstoff. Die Folge: Herzmuskelzellen sterben ab.
Die Innenschicht der Herzmuskulatur ist am schlechtesten durchblutet; sie stirbt daher zuerst ab. Hält der Gefäßverschluss länger an, dehnt sich der Infarkt nach außen und in die oberen Muskelschichten aus.
Die Größe des Infarktareals hängt unter anderem davon ab, an welcher Stelle das Gefäß verschlossen ist. Für die Schwere des Herzinfarktes ist auch entscheidend, ob strategisch wichtige Teile des Herzmuskels betroffen sind. Oft wird der Herzinfarkt schlicht zu spät erkannt.
Wodurch wird ein Herzinfarkt begünstigt?
Neben Alter und Genetik verursachen Risikofaktoren wie Bluthochdruck, Fettstoffwechselstörungen, Diabetes oder Übergewicht die KHK und den Herzinfarkt. Diese Risikofaktoren sind mit Lebensstiländerungen gut beeinflussbar.
Symptome: Wie zeigt sich ein Herzinfarkt?
Leitsymptom beim Herzinfarkt sind plötzlich einsetzende starke Brustschmerzen, die länger als fünf Minuten anhalten und sich auch in Ruhe nicht bessern. Dazu kommen:
• kalter Schweiß,
• Blässe,
• Übelkeit,
• Atemnot,
• Unruhe und Angst.
Die Schmerzen sind überwiegend im Brustkorb, häufig hinter dem Brustbein, bisweilen auch nur im Rücken zwischen den Schulterblättern oder im Oberbauch zu spüren. Sie können auch in den Arm, den Hals oder Kiefer ausstrahlen.
Frauen haben seltener typische Herzinfarktsymptome. Sie klagen häufiger als Männer über Luftnot, Magenschmerzen, Schmerzen in beiden Armen und Schultern oder Kiefer- und Halsschmerzen.
An wen wende ich mich bei einem Verdacht auf Herzinfarkt?
Bei jedem Verdacht auf Herzinfarkt ist Eile geboten. Bei Brustschmerzen kann der Hausarzt oder behandelnde Kardiologe die erste Anlaufstelle sein. Bei einem dringenden Verdacht auf Herzinfarkt rufen Sie unbedingt den Notarzt. Auf keinen Fall sollte man sich bei unklaren Brustschmerzen selbst ins Auto setzen oder sich fahren lassen.
Ähnlich wie beim Hirninfarkt, dem Schlaganfall, gilt auch beim Herzinfarkt: Jede Minute zählt ("time is muscle")! Die Prognose bei einem Herzinfarkt ist dann besonders gut, wenn er innerhalb der ersten 60 bis 90 Minuten erkannt und behandelt wird. Je schneller die medizinische Versorgung eingeleitet wird, desto mehr Herzmuskelgewebe können die Ärzte vor dem Untergang retten und desto weniger Komplikationen treten auf. Die Gefahr einer chronischen Herzschwäche lässt sich so vermindern.
Was ist eine Chest Pain Unit?
Sogenannte Chest Pain Units (CPUs) sind zertifizierte Brustschmerzambulanzen, die deutschlandweit eine optimale Diagnostik und Therapie bei einem Verdacht auf Herzinfarkt anbieten. Auch in Berlin und Brandenburg gibt es zahlreiche derartige spezialisierte Ambulanzen.
Patientinnen und Patienten mit unklaren Schmerzen in der Brust können sich hier vorstellen oder werden von den Rettungsdiensten bei Verdacht auf Herzinfarkt gezielt hierhin gebracht. Die kardiologischen Teams der CPUs sind darauf spezialisiert, schnell und effektiv harmlose Brustschmerzen von schwerwiegenden Herzerkrankungen zu unterscheiden. Die Herausforderung ist dabei, keinen Herzinfarkt zu übersehen, auch wenn die Beschwerden nicht eindeutig oder ungewöhnlich sind.
Die Idee der CPUs wurde in den USA entwickelt. Dort hat sich gezeigt, dass eine Klinik eine um 37 Prozent geringere Sterblichkeit aufweist, wenn sie eine CPU führt. In Deutschland hat die Deutsche Gesellschaft für Kardiologie Anfang 2009 ein Zertifizierungsverfahren entwickelt, mit dem Kliniken geprüft werden, die eine CPU anbieten wollen. Derzeit führen über 300 Kliniken in Deutschland dieses Zertifikat. Sie müssen viele Kriterien erfüllen, unter anderem zum Beispiel rund um die Uhr ein Katheter-Labor mit dafür qualifizierten Ärztinnen und Ärzten anbieten zu können.
Wie wird ein Herzinfarkt diagnostiziert?
Neben der Abfrage typischer Symptome und der Untersuchung auf klinische Anzeichen stehen den Experten spezielle Technologien und Laborparameter zur Verfügung, um einen Herzinfarkt eindeutig zu diagnostizieren. In der CPU wird den Patienten und Patientinnen zunächst Blut abgenommen und ein Elektrokardiogramm (EKG) geschrieben. Ein EKG kann allerdings trotz bestehender Beschwerden auch relativ unauffällig ausfallen. Manchmal entstehen Veränderungen im EKG bei einem Herzinfarkt erst mit zeitlicher Verzögerung.
Ein wichtiger Parameter im Blut von Herzinfarkt-Patienten ist Troponin. Das Enzym wird ausgeschüttet, wenn Muskelzellen vermehrt kaputt gehen - beispielsweise bei einem Herzinfarkt. Der Troponinwert lässt sich mit einem Schnelltest in 20 bis 30 Minuten bestimmen. Mitunter ist das Enzym jedoch nicht erhöht, wenn der Infarkt noch zu frisch ist.
Oft führen die Kardiologinnen/Kardiologen zudem einen Herzultraschall durch. Diese Untersuchung zeigt, ob und welche Areale des Herzens nicht richtig pumpen. Weitere Diagnosemöglichkeiten sind die Computertomografie (CT) und der Kernspin (MRT).
Was genau ist eine Herzkatheter-Untersuchung?
Um den konkreten Zustand der Herzkranzgefäße zu beurteilen, werden viele Betroffene mit dem Herzkatheter untersucht. Dabei wird ein dünner, biegsamer Katheter meist über die Leiste bis ins Herz vorgeschoben. Unter Röntgensicht lässt sich erkennen, ob die Herzgefäße verengt sind.
Stellen die Expertinnen und Experten eine bedrohliche Verengung der Herzkranzgefäße fest, können sie das Gefäß mit einem speziellen Ballon-Katheter weiten und/oder im Bereich der Verengung eine metallene, teilweise medikamentenbeschichtete Gefäßstütze einsetzen. Reicht die Behandlung per Kathetertechnik nicht aus, werden die Herzchirurgen hinzugezogen, um Bypässe operativ anzulegen.
Was passiert nach der Akuttherapie eines Herzinfarkts?
In der Regel können die Patienten und Patientinnen die Klinik nach einem Herzinfarkt nach 7 - 14 Tagen verlassen. Danach sollten sie eine Anschlussheilbehandlung oder Kur in einer Reha-Klinik oder in einem ambulanten Therapiezentrum durchführen. Hier lernen die Patientinnen und Patienten ihre individuellen Risikofaktoren kennen und üben neue Verhaltensweisen ein.
Bluthochdruck und erhöhte Blutzuckerwerte schädigen die Gefäßinnenwände direkt. Rauchen fördert Ablagerungen an den Gefäßwänden. Erhöhte Blutfette führen zu entzündlichen Veränderungen und lagern sich in der Arterienwand ab.
Jeder einzelne Faktor kann die Gefahr für einen Infarkt um das Zehnfache erhöhen.
Begleitet werden Betroffene in der Reha von einem Team aus Ärzten, Sport-, Physio- und Ergotherapeutinnen sowie Ernährungsberatern und Psychologinnen. Bislang nimmt allerdings nur jeder zweite Herzpatient ein solches Angebot in Anspruch.
Weiter empfiehlt sich die Teilnahme an ambulanten Herzgruppen, um die Wiedereingliederung ins Alltags- und Berufsleben zu erleichtern.
Muss ich nach einem Herzinfarkt Medikamente nehmen?
Allein mit der Reha ist es noch nicht getan: Wer einmal einen Herzinfarkt hatte, lebt mit der Gefahr, zukünftig erneut einen zu erleiden. Alle Infarkt-Patientinnen und -Patienten sollten, wenn nichts dagegen spricht, dauerhaft folgende Medikamente nehmen:
• Betablocker
• Azetylsalizylsäure (ASS)
• Cholesterinsenker (Statine)
• ACE-Hemmer oder AT1-Antagonisten
Die Präparate verbessern die Prognose und verringern die Gefahr eines erneuten Infarktes. In jedem Fall sollten sich Patienten und Patientinnen nach einem überstandenen Herzinfarkt regelmäßig von ihrem Internisten oder ihrer Kardiologin durchchecken lassen.
Infotext: Constanze Löffler













![Danny Jones (Ray Winstone), Carl Wood (Paul Whitehouse), Brian Reader (Michael Caine), Terry Perkins (Jim Broadbent) und Kenny Collins (Tom Courtenay) landen im Gefängnis; [Quelle: rbb/STUDIOCANAL SAS. All Rights Reserved] Danny Jones (Ray Winstone), Carl Wood (Paul Whitehouse), Brian Reader (Michael Caine), Terry Perkins (Jim Broadbent) und Kenny Collins (Tom Courtenay) landen im Gefängnis; [Quelle: rbb/STUDIOCANAL SAS. All Rights Reserved]](/content/dam/rbb/rbb/fernsehen/1a_startseite/2025/03/Ein-letzter-Job.jpg.jpg/size=320x180.jpg)




