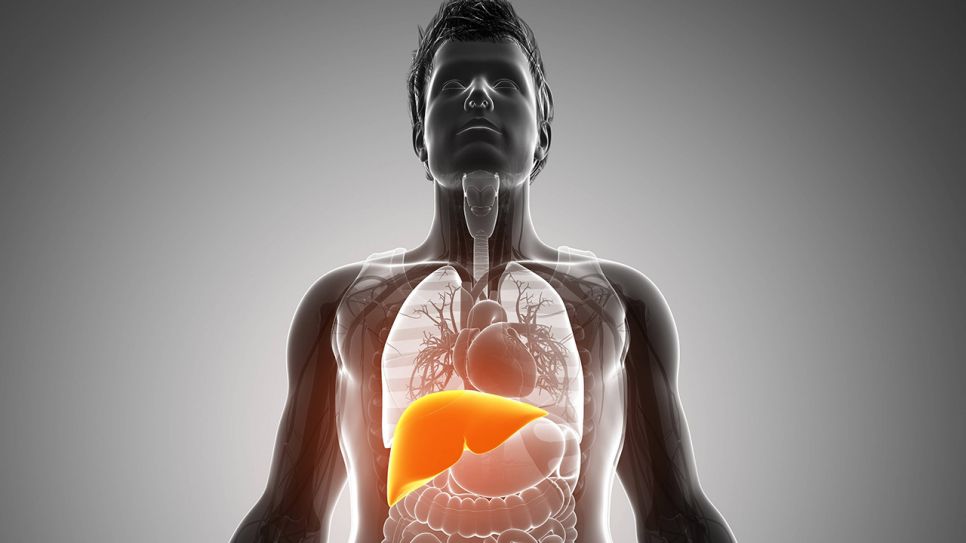
Wenn die Leber ihr Fett wegkriegt - Nicht-alkoholische Fettleber (NAFLD): Ursache & Therapie
Die nicht-alkoholische Fettleber ist die am weitesten verbreitete chronische Lebererkrankung und birgt Risiken für Leberzirrhose und Krebs. Lesen Sie was hilft.
Volkskrankheit: Nicht-alkoholische Fettleber
Ohne die Leber und ihre Enzyme würden wir nicht nur von Giftstoffen geflutet – es ginge einem auch ganz schnell die Energie aus. Denn die Leber produziert, verarbeitet und speichert viele Substanzen, die für Stoffwechselprozesse im ganzen Körper entscheidend sind. Unter anderem nimmt sie Nährstoffe auf und macht sie bei Bedarf für den Körper wieder verfügbar.
Früher sicherte diese Fähigkeit das Überleben – heute muten viele der Leber zu viel "Nahrungsenergie" zu. Folge ist die "nichtalkoholische Fettleber" – mittlerweile die häufigste chronische Lebererkrankung in Deutschland. Und nicht nur hier, sondern in allen modernen Industrienationen: Die nicht-alkoholische Fettleber ist eine klassische Zivilisationskrankheit.
Ursachen für nicht-alkoholische Fettleber
Auslöser für eine Fettleber gibt es viele. Insbesondere starkes Übergewicht (Adipositas) und eine ungesunde Ernährungsweise tragen zur Entstehung bei, denn überschüssige Energie wird als Körperfett gespeichert - unter anderem eben auch an der Leber.
Betroffene selbst bemerken eine Fettleber meist lange Zeit nicht oder fühlen sich bloß etwas müder und unkonzentrierter als sonst. Das ist gefährlich, denn wenn die Krankheit lange unerkannt und unbehandelt bleibt, kann sich die Leberstruktur verändern. Zwischen den Leberzellen bildet sich dann vermehrt Bindegewebe, das vernarbt – was langfristig zu einer Leberzirrhose führt. Als Leberzirrhose bezeichnet man das Endstadium chronischer Leberkrankheiten.
Bei einer Fettablagerung, die mit erhöhten Entzündungswerten einhergeht, spricht man auch von einer Fettleberhepatitis (Steatohepatitis). Grundsätzlich gilt: Erst wenn Leberschäden schon sehr weit fortgeschritten sind, macht sich dies im Blutbild anhand einer Erhöhung der sogenannten Leberwerte bemerkbar. Wichtige Basisparameter sind ALT, AST, Alkalische Phosphatase (AP), Gamma-GT (GGT) und Bilirubin. Bei einem Verdacht auf Fettleber setzen Ärzte und Ärztinnen in der Regel Ultraschalluntersuchungen ein, um eine nicht-alkoholische Fettleber früh zu erkennen.
An sich wird zwischen drei Stufen der Fettleber unterschieden:
1. Die reine Fettleber ohne entzündliche Reaktion
2. Eine Fettleber mit entzündlicher Reaktion (Steatohepatitis, NASH)
3. Leberzirrhose (auch NASH-Zirrhose genannt).
Risikofaktoren für nicht-alkoholischer Fettleber
Neben Übergewicht können auch bestimmte Medikamente die Entstehung einer nicht-alkoholischen Fettleber befördern, z. B. Paracetamol, einige Rheumamittel und Antibiotika. Diabetes, Viren und Eiweißmangel durch Unterernährung sind ebenfalls häufige Auslöser einer nicht-alkoholischen Fettleber.
Eine weitere Ursache ist Vitamin B-Mangel: Fehlt dem Körper Vitamin B, wird das in der Leber enthaltene Fett nicht richtig weiterverarbeitet und reichert sich dort an.
In ganz seltenen Fällen kann es auch zu einer plötzlichen Leberverfettung während der Schwangerschaft kommen, meist nach der 30. Schwangerschaftswoche. Die Erkrankung ist sehr gefährlich und kann für Mutter und Kind mitunter tödlich enden; wie genau sie ausgelöst wird ist bisher jedoch unklar.
Dass Diabetes-Patienten und Patientinnen häufiger von einer Fettleber betroffen sind als andere, liegt daran, dass mit der Krankheit Veränderungen im Fettstoffwechsel einhergehen: Bei einer Insulinresistenz werden vermehrt Fette im Körper freigesetzt. Dadurch nehmen auch die Leberzellen mehr freie Fette auf.
Nicht-alkoholische Fettleber behandeln & vorbeugen
Die Therapien unterscheiden sich je nach Auslöser daher deutlich voneinander. In jedem Fall sollte eine Fettleber möglichst frühzeitig behandelt werden, um der Gefahr einer Leberzirrhose vorzubeugen.
Wenn Medikamente die Ursache für eine Fettleber sind, müssen diese entweder ersetzt oder mit einem Gegenmittel behandelt werden. Bei Paracetamol kann beispielsweise zusätzlich das "Gegenmittel" Acetylcystein eingenommen werden, um negative Effekte auf die Leber auszugleichen.
Ist eine verfettete Leber erblich bedingt, kann durch eine Ernährungsumstellung nur wenig erreicht werden. Ärzte versuchen dann, die Zellmembran der Leber zu stärken, indem sie stabilisierende Medikamente verordnen, Antioxidantion oder Lipidsenker.
Ist Übergewicht oder ungesundes Essen mit zu viel Zucker der Auslöser für eine (erworbene) Leberverfettung, sollten vor allem ernährungstherapeutische Maßnahmen eingesetzt werden. Vor allem die Reduzierung von Zucker & Fertigprodukten ist wichtig, damit nicht zu viel Nahrungsenergie in Form von Fett in der Leber eingelagert wird bzw. schon eingelagertes Fett abgebaut, also genutzt wird.
Die gute Nachricht für Betroffene: Eine Umstellung auf eine ausgewogene, vollwertige und kalorienreduzierte Ernährung kann dafür sorgen, dass sich die Fetteinlagerungen in der Leber wieder komplett zurückbilden – die nicht alkoholische Fettleber also wieder verschwindet –, denn die Leber kann sich sehr gut regenerieren.
Welche Lebensmittel helfen gegen nicht-alkoholische Fettleber?
Insbesondere Ballaststoffe können im Rahmen einer Ernährungsumstellung helfen und tragen auch oft zu einer Verbesserung der Zusammensetzung der Darmflora bei. Auch sättigendes Eiweiß, zum Beispiel aus Hülsenfrüchten kann helfen. Ebenso hochwertige Pflanzenöle, wie aus Leinsamen und zuckerarme Obstsorten - denn auch Fruchtzucker belastet die Leber.
Wie hilft Bewegung gegen nicht-alkoholische Fettleber?
Rund 7,5 Stunden sitzen die Deutschen im Schnitt am Tag, wie die Deutsche Sporthochschule und die Deutsche Krankenversicherung (DKV) 2018 im DKV-Report zeigten. Andere Erhebungen haben dieses Ergebnis in etwa bestätigt, bei manchen war die Sitzdauer eher noch länger. Und das bedeutet: Wir sitzen viel zu viel – das schadet nicht nur dem Herz-Kreislaufsystem, sondern auch gerade der Leber.
Manche sprechen auch davon, dass Sitzen das neue Rauchen sei in Sachen Gesundheit. Tatsächlich kamen koreanische Forscher in einer Aufsehen erregenden großen Studie 2015 zum Schluss: Je mehr Zeit Probanden im Sitzen verbrachten, desto größer wurde ihr Risiko für eine nicht-alkoholische Fettleber.
Das Erstaunliche: Sitzen erhöhte das Fettleber-Risiko sogar unabhängig vom Übergewicht und davon, ob die Probanden zum Ausgleich Sport machten oder nicht. Man kann also auch nicht alles nachholen.
Darum gilt: Gehen und Bewegung sind extrem wichtig im Kampf gegen die nicht-alkoholische Fettleber und sollten immer wieder in den Tagesablauf integriert werden – es muss kein Marathon und Extremsport sein, nicht mal das Fitnessstudio. Schon ein flotter Spaziergang und dann ein paar Mal die Woche schweißtreibender Sport können der Leber sehr viel Gutes tun und helfen der nicht-alkoholischen Fettleber vorzubeugen.
Übrigens profitiert nicht nur die Leber: Studiendaten aus Europa haben gezeigt, dass Menschen, die sich in ihrer Freizeit täglich bis zu einer halben Stunde mäßig bewegen, zum Beispiel durch Spaziergänge, eine 20 - 30 Prozent geringere Gesamtsterblichkeit haben, als inaktive Menschen.
Beitrag von Ariane Böhm (Erstveröffentlichung 20.11.2017) / Update: Lucia Hennerici 26.04.2023



















![Hauptkommissar Roiter (Winfried Glatzeder); [Bild: rbb] Hauptkommissar Roiter (Winfried Glatzeder); [Bild: rbb]](/content/dam/rbb/rbb/fernsehen/1a_startseite/2025/04/Tatort-Der-Ph-nix-Deal.jpg.jpg/size=320x180.jpg)